Verksamhetsområde laboratoriemedicin
Verksamhetsområde laboratoriemedicin bedriver en bred verksamhet inom områdena bakteriologi, virologi, immunologi, klinisk kemi, klinisk genetik, transfusionsmedicin inklusive terapeutisk plasmaferesbehandling, farmakologi, patologi, cytologi, sterilteknik och molekylärgenetisk verksamhet.

Verksamhetsområde laboratoriemedicin är en länsövergripande verksamhet och finns på länets tre sjukhus: Universitetssjukhuset Örebro, Karlskoga lasarett och Lindesbergs lasarett. Tillsammans arbetar här drygt 300 medarbetare.
Inom verksamhetsområde laboratoriemedicin ryms även verksamhet för instrumentsterilisering, som är certifierat enligt ISO 13485 och inom samtliga områden utförs ett antal analyser av högspecialiserad karaktär.
Laboratorierna är ackrediterade av Swedac.
Läs mer om ackrediteringens omfattning
Provtagningsinformation för vårdgivare
Provtagningsanvisningar, remisser och blanketter och annan samlad information kring provtagning hittar du under:
Vill du registrera dig som kund hos verksamhetsområde laboratoriemedicin eller ändra dina befintliga kunduppgifter, fyll i det här formuläret.
Folkhälsomyndigheten och Sveriges kommuner och regioner (SKR) har tillsammans inrättat ett nationellt referenslaboratorienätverk för mikrobiologi.
Universitetssjukhuset i Örebro har i uppdrag att vara nationellt referenslaboratorium för nedanstående.
Clostridium difficile, även kallad Clostridioides difficile, är en anaerob gram-positiv stavbakterie som utgör den främsta och mest kända orsaken till antibiotikautlöst diarré, så kallad C. difficile infektion (CDI).
Den koloniserar tarmen ofta via direktkontakt eller från omgivningen och vid störd tarmflora germinerar dess sporer och initierad toxinproduktion orsakar allt från lös avföring till livshotande kolit.
Multiresistenta genotyper orsakar utbrott på sjukhus och för närvarande drabbas cirka 7 000 personer årligen med många gånger betydande mortalitet vid hög ålder och immunsänkta tillstånd.
Tidigare kraftig ökning i Sverige visar nu en nedsatt incidens de senaste fem åren sannolikt till följd av antibiotikakontroll (STRAMA) och förbättrade hygienrutiner enligt Folkhälsomyndigheten (FoHM).
Nationell övervakning sker genom frivillig inrapportering från mikrobiologiska laboratorier samt med en punktprevalensmätning två veckor vår och höst då inskickade isolat typas och resistens-bestäms av FoHM.
Verksamhetsområde laboratoriemedicin i Örebro är tillsammans med FoHM nationellt referenslaboratorium för CDI och vi bevakar kunskapsläget.
På Universitetssjukhuset Örebro erbjuder vi
- resistensprövning
- PCR ribotypning
- sekvensering av isolat vid misstanke på epidemisk spridning vid vissa fall
- verifikation av smittsamband och identifiering av särskilt virulenta stammar vid särskilt svåra fall.
Lokal uppmärksamhet kring kliniska fall kontinuerligt är viktigt för att förebygga okontrollerade utbrott och sker i allmänhet tillsammans med Vårdhygien och Smittskydd.
Kontakt
Växeln
Bakterien Neisseria meningitidis, även kallad meningokock, är en gram-negativ diplokock som kan orsaka allt från asymtomatisk bärarskap till allvarliga infektioner såsom sepsis och meningit med dödlig utgång. Meningokockinfektioner drabbar framför allt småbarn och tonåringar, men alla åldrar kan insjukna.
Bakterien överförs från person till person via direktkontakt eller som luftburen droppsmitta. Dagligdags anses cirka 10 % av befolkningen vara koloniserade med meningokocker i svalget och övre luftvägarna utan några symptom. Detta bärarskap bidrar till en immunisering som leder till att ett visst skydd mot meningokocker byggs upp inför framtida nya kontakter med bakterien.
I ett fåtal fall tränger bakterien sig igenom mukosan i övre luftvägarna, når blodbanan och kan i ett senare skede passera vidare till likvorrummet, vilket ger upphov till allvarliga infektioner såsom sepsis och/eller meningit.
Dessa invasiva meningokockinfektioner är fruktade för dess snabba förlopp; kan vara livshotande inom 12-24 timmar efter smitta, och dess relativt höga dödlighet. Dödligheten är från 5-10 % i fallet med meningit och upp till 40 % med sepsis, detta även vid optimal IVA och antibiotika behandling. Dessutom får ett betydande antal patienter bestående men, såsom permanenta vävnadsskador och neurologiska problem till följd av sin meningokockinfektion.
Alla invasiva fall av meningokockinfektion i Sverige smittskyddsanmäls via Sminet och korresponderande isolat skickas till det nationellt referenslaboratoriet i Örebro.
Verksamhetsområde laboratoriemedicin i Örebro är nationellt referenslaboratorium för N. meningitidis, vi följer den globala epidemiologin, kunskapsläget och metodutvecklingen inom området.
På Universitetssjukhuset Örebro utförs
- serologisk alternativt genetisk gruppering
- typning med hjälp av helgenomsekvensering
- verifikation av antibiotikakänslighet med MIC-bestämning av samtliga i landet isolerade invasiva N. meningitidis samt isolat från andra lokaler vid behov
- verifikation av svårdiagnostiserade isolat kan också utföras samt PCR diagnostik, genogruppering och genosubtypning, av odlingsnegativa prover från steril lokal.
Referenslaboratoriet på Universitetssjukhuset Örebro kan också erbjuda stöd i diskussion av diagnostiska analyser, epidemiologisk information av aktuell nationell och internationell epidemiologi samt stöd i hanteringen av enstaka sjukdomsfall och utbrott.
Kontakt
Växeln
Sexuellt överförbara bakteriella infektioner är vanliga i Sverige och ett stort folkhälsoproblem internationellt.
Förekomsten av klamydia (etiologiskt agens: Chlamydia trachomatis) och Mycoplasma genitalium infektioner är hög i Sverige, och förekomsten av gonorré (etiologiskt agens: Neisseria gonorrhoeae) och syfilis (etiologiskt agens: Treponema pallidum subspecies pallidum) har ökat signifikant framförallt under det senaste decenniet.
Dessa infektiösa agens orsakar framförallt genitala infektioner som cervicit, uretrit eller genitala sår (syfilis), men många av de genitala infektionerna framförallt hos kvinnor är asymptomatiska. Extra-genitala infektioner exempelvis i svalg och rektum är också vanliga, framförallt hos män-som-har-sex-med-män men även hos kvinnor. Förekomsten av klamydia, gonorré och syfilis, som är anmälningspliktiga enligt smittskyddslagen, beskrivs i detalj av Folkhälsomyndigheten.
Resistens hos N. gonorrhoeae och M. genitalium mot de flesta antibiotika som är tillgängliga för behandling är ett stort problem i Sverige liksom internationellt.
Verksamhetsområde laboratoriemedicin på Universitetssjukhuset Örebro agerar, på uppdrag av Folkhälsomyndigheten och landets mikrobiologiska laboratorier, som nationellt referenslaboratorium för sexuellt överförbara bakteriella infektioner.
På Universitetssjukhuset Örebro utför vi
- primärdiagnostik
- verifierande diagnostik av svårbedömda prover
- typningar
- antibiotikakänslighetstester.
Vi bedriver också forskning och utveckling inom området. Främst gäller analyserna C. trachomatis, N. gonorrhoeae, M. genitalium och syfilis.
Nationella referenslaboratoriet inkluderar även ett samarbete med Sahlgrenska sjukhuset, Göteborg vad gäller diagnostik av syfilis och Haemophilus ducreyi samt med Akademiska sjukhuset, Uppsala avseende C. trachomatis, framförallt lymphogranuloma venereum (LGV).
Vi erbjuder även stöd i diskussion och utvärdering av diagnostiska analyser, epidemiologisk information av aktuell nationell och internationell epidemiologi, samt i hanteringen av enstaka sjukdomsfall och utbrott.
Referenslaboratoriet har gedigen erfarenhet av och kan erbjuda möjligheter att samverka i kvalitets-, utvecklings- och forskningsarbeten med andra laboratorier eller kliniker.
Kontakt
Växeln
Humant T-leukemivirus (tidigare Humant T-lymfotroft Virus) typ 1 och typ 2 var de första humana retrovirus som upptäcktes i början av 1980-talet. Några år senare upptäcktes hiv som är ett mera välkänt så kallat retrovirus.
I likhet med hiv ger HTLV, som alla retrovirus, en livslång infektion, då det inlagras in värdcellens eget dna, och lever kvar där som ett så kallat provirus. En majoritet av de som smittas av, och sedan bär på HTLV, blir aldrig sjuka eller får några symtom av sin smitta.
En mindre andel som smittas av HTLV-1, kan efter många års infektion drabbas av en speciell sorts blodcancer (så kallad T-cellsleukemi eller lymfom) och några kan även drabbas av en neurologisk skada, HTLV- associerad myelopati eller Tropisk spastisk parapares (HAM/TSP).
Eftersom viruset infekterar immunsystemets celler kan rubbningar i detta uppkomma och leda till så kallade autoimmuna sjukdomstillstånd vilket drabbar ytterligare en andel av de infekterade.
Vad gäller HTLV-2 har man inte säkert sett att den är associerad med några speciella tillstånd likt HTLV-1, men en ökad benägenhet att få olika infektioner har visats.
I Sverige är HTLV-1/2 mycket ovanlig. Cirka 10 nya fall diagnosticeras årligen, ofta upptäckta av en slump vid olika screeningprogram som vid blodgivning eller utredning för in vitro fertilisering (IVF). Många av fallen har sitt ursprung i endemiska länder, vilka är södra Japan, Latinamerika, delar av Afrika och Mellanöstern. Man kan dock räkna med att en majoritet av fallen i Sverige inte är upptäckta.
Smittvägarna för HTLV-1/2 är blodöverföring (transfusion eller orena kanyler), sexuell kontakt och mor-till-barnsmitta framför allt via amning. Infektionen är anmälningspliktig enligt smittskyddslagen.
Verksamhetsområde laboratoriemedicin i Örebro är tillsammans med Karolinska universitetslaboratoriet nationellt referenslaboratorium för retrovirus, där vi i Örebro ansvarar för HTLV-1/2 och vi bevakar kunskapsläget inom området.
På Universitetssjukhuset Örebro erbjuder vi
- screening och konfirmation av HTLV-1/2 antikroppar
- kvantitativ analys med s.k. digital Droplet PCR för bestämning av viruskoncentration i blodet (proviral load) på diagnosticerade fall.
Vi har expertis inom området, försöker informera om HTLV och dess konsekvenser och följer utvecklingen. Flera forskningsprojekt pågår inom området.
Kontakt
Växeln
På uppdrag av Världshälsoorganisationen (WHO) har vårt verksamhetsområde förtroendet att agera som ett internationellt WHO samarbetscentrum (expertlaboratorium) för gonorré och andra sexuellt överförbara infektioner (vid dags dato klamydia, syfilis och Mycoplasma genitalium).
Vid behov utföres även projekt för ytterligare sexuellt överförbara infektioner, till exempel hiv och Trichomonas vaginalis infektioner.
Uppdrag inom WHO samarbetscentrum
- Att ge support till WHO i arbetet med gonorré och andra sexuellt överförbara infektioner (vid dags dato, klamydia, syfilis och Mycoplasma genitalium), genom att globalt assistera i allehanda frågor och utförande av laboratoriediagnostik och -karakterisering, laboratorieträning och frontlinjeforskning.
- Att övervaka antibiotikaresistens hos Neisseria gonorrhoeae och behandling av gonorré globalt, samt att bistå WHO med expertråd och frontlinjeforskning i detta fält. Forskningsfokus är framförallt på att identifiera fenotypisk och genotypisk antibiotikaresistens (gamla och nya mekanismer), nya behandlingsalternativ för gonorré , och deras farmakokinetik/farmakodynamik, samt att förstå nationell och internationell genom-baserad epidemiologi av antibiotikaresistenta och känsliga stammar av N. gonorrhoeae.
- Att utöka (inkludera nya länder) övervakningen av antibiotikaresisten hos N. gonorrhoeae globalt, med speciellt fokus på WHO Europaregionen.
- Att upprätthålla och vidareutveckla en WHO-referenspanel av N. gonorrhoeae för internationell kvalitetssäkring och kvalitetskontroll av N. gonorrhoeae diagnostiken, fenotypiska karakteriseringen (inkluderande antibiotikaresistenstestning) och genotypiska liksom genomiska karakteriseringen.
- Att bistå WHO med laboratorieexpertis i deras program för validering av eliminering av moder-till-barn transmission av hiv och syfilis.
Kontaktpersoner
Ansvarig
Medansvarig
Vi utför drogtester både för arbetslivet och för beroende- och sjukvården.
Välj nedan vilken typ av testning du vill veta mer om.
Verksamhetsområde laboratoriemedicin i Örebro är ackrediterade av Swedac att utföra drogtester i arbetslivet (narkotika och alkohol). Drogtester i arbetslivet riktar sig till företagshälsovården och beställs i dag av många arbetsplatser i Sverige.
Urinprover analyseras först med ett screeningtest (sållningstest). Positiva prover analyseras sedan med en mer avancerad och exakt metod, så kallad verifikationsmetod med kromatografisk-masspektrometrisk teknik för att säkerställa screeningresultatet och bestämma vilken substans provet innehåller.
Vi har ett brett sortiment som utökas hela tiden då utbudet av droger ständigt förändras. Önskas analyser utanför sortimentet ombesörjer vi att det skickas till ett annat ackrediterat laboratorium på ett säkert sätt.
Remiss med provtagningsanvisningar och provtagningsmaterial ingår i priset och kan beställas från verksamhetsområde laboratoriemedicin vid Universitetssjukhuset Örebro.
Verksamhetsområde laboratoriemedicin i Örebro på Swedacs webbplats
Urinanalyser av missbruksmedel utförs för att påvisa eller utesluta förekomst av en viss substans (kvalitativ analys) eller för att följa utsöndringen av (kvantitativ analys) efter intag.
Analys i två steg
Urinen analyseras först med en kvalitativ screeningstest (sållningstest) med hög känslighet. Positivt resultat på screeningen innebär att drogen med stor sannolikhet finns. Falska positiva resultat kan dock förekomma vilket gör att vi alltid förordar verifiering/konfirmering av provet. Vid en verifikation säkerställs det positiva resultatet kvantitativt med säker metodik och vilken substans som finns i provet identifieras.
För att utesluta risk för falskt negativa resultat på grund av utspädd urin (avsiktlig eller oavsiktlig) analyseras också U-Kreatinin. För att upptäcka annan manipulation av urinen analyseras även pH. Ett särskilt manipulationstest som kan upptäcka ytterligare manipulationsförsök kan beställas.
Vanligaste analyserna
De vanligaste analyserna vi utför är:
- Amfetamin
- Cannabis
- Kokain
- Bensodiazepiner
- Opiater
- Tramadol
Ofta efterfrågas också Buprenorfin, Metadon, Oxikodon, Dextropropoxifen, Pregabalin och Fentanyl. Även Etylglukuronid (alkoholmarkör) utförs.
Mer information om samtliga droganalyser finns att söka i våra provtagningsanvisningar.
Sortimentet av droger utökas hela tiden då utbudet ständigt förändras. Önskas analyser utanför vårt sortiment ombesörjer vi att det skickas till ett annat ackrediterat laboratorium på ett säkert sätt.
Särskilda provtagningsrutiner för drogtester ska följas. Vi bistår gärna med rådgivning och utbildning av berörd personal.
Bakteriens känslighet för ett visst antibiotikum definieras på följande sätt.
S – Känslig vid normal dosering:
En mikroorganism kategoriseras som “känslig vid normal exponering” när sannolikheten för framgångsrik behandling är hög vid normal dosering av läkemedlet.
I – Känslig vid ökad exponering, det vill säga högdos:
En mikroorganism kategoriseras som “känslig vid ökad exponering” när sannolikheten för framgångsrik behandling är hög om exponeringen för medlet ökas genom ändrad dosering eller genom att läkemedlet koncentreras i infektionshärden, till exempel i urinen. För mer information om dosering se nedan.
R – Resistent:
En mikroorganism kategoriseras som “resistent” när sannolikheten för framgångsrik behandling är låg även om exponeringen för läkemedlet ökas.
Observera!
Att en bakterieart resistensbestämmes utgör inget ställningstagande till
om antibiotikabehandling är indicerad eller ej. Behov av antibiotikabehandling bedöms av behandlande läkare.
I doseringstabellerna i länken nedan beskrivs de doseringar som brytpunkterna baseras på, det vill säga typisk normal- respektive högdos för att ”S” respektive ”I” ska gälla.
Dessa doser ska för den enskilde patienten anpassas, till exempel vid avvikelser från normal kroppsstorlek och njurfunktion. Anpassning av doserna kan också behöva göras beroende på indikation och vid svåråtkomliga fokus.
När ”I” förekommer i resistensbeskedet innebär detta att antibiotikumet är ett fullgott behandlingsalternativ men man måste säkerställa att doseringen anpassas för att klara den lägre känsligheten som ”I” innebär.
Doseringstabeller
Referensgruppen för antibiotikafrågors (RAF) doseringstabeller för vuxna, barn samt dosrekommendationer vid dialys nås via länken nedan:
I Sverige har vi fortfarande en relativt gynnsam situation när det gäller antibiotikaresistens jämfört med många andra länder, men utvecklingen är oroande även här.
Framför allt ökar antibiotikaresistensen hos Enterobacterales där ESBL-producerande Escherichia coli och Klebsiella pneumoniae blivit allt vanligare. ESBL-bildande bakterier har nedsatt känslighet för penicilliner och cefalosporiner, men är känsliga för karbapenemer. Under 2024 rapporterades 320 nya fall av ESBL i Örebro län.
Enterobacterales med nedsatt känslighet för karbapenemer (ESBLcarba) är fortfarande ovanligt i Sverige, men har ökat de senaste åren. Under 2024 rapporterades 410 nya fall av ESBLcarba i Sverige. ESBLcarba påvisades första gången i Örebro 2008 då karbapenemasproducerande Klebsiella pneumoniae isolerades hos en patient som varit i Indien. De senaste åren har vi haft ett fåtal fall av ESBLcarba per år, varav majoriteten smittats utomlands. Under 2024 hade vi 13 nya fall av ESBLcarba i Örebro län, vilket är något fler fall än tidigare år. Majoriteten av dessa var E. coli med kabarpenemas tillhörande OXA-48-gruppen.
Nedan finns tabeller som visar aktuella resistenssiffror för Örebro län.
Förekomsten av en viss resistens påverkas av flera olika faktorer såsom en faktiskt ökad resistens i bakteriepopulationen, nya resistensmekanismer och klonala utbrott av resistenta bakterier, men även av justeringar av brytpunkter över tid, metodförändringar samt indikationer för screening för multiresistenta bakterier.
- Andelen E. coli i urinodlingar som är ESBL-producerande har de senaste åren varit 4-7%.
- Andelen trimetoprimresistenta E. coli var 16 % i urinodlingar från primärvården respektive 18 % i urinodlingar från slutenvården under 2024.
- Andelen E. coli som är resistenta mot mecillinam eller nitrofurantoin är fortfarande är låg.
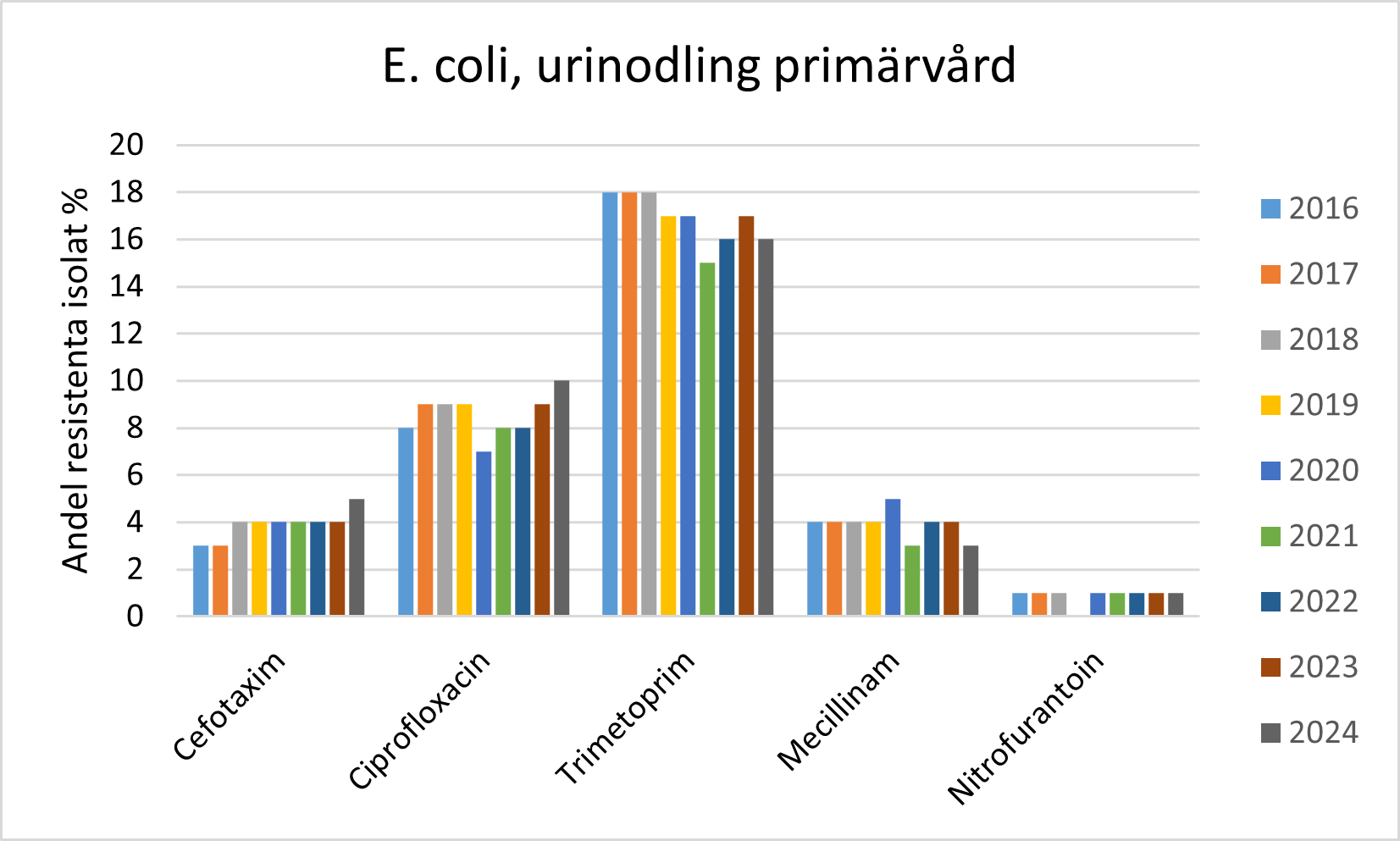
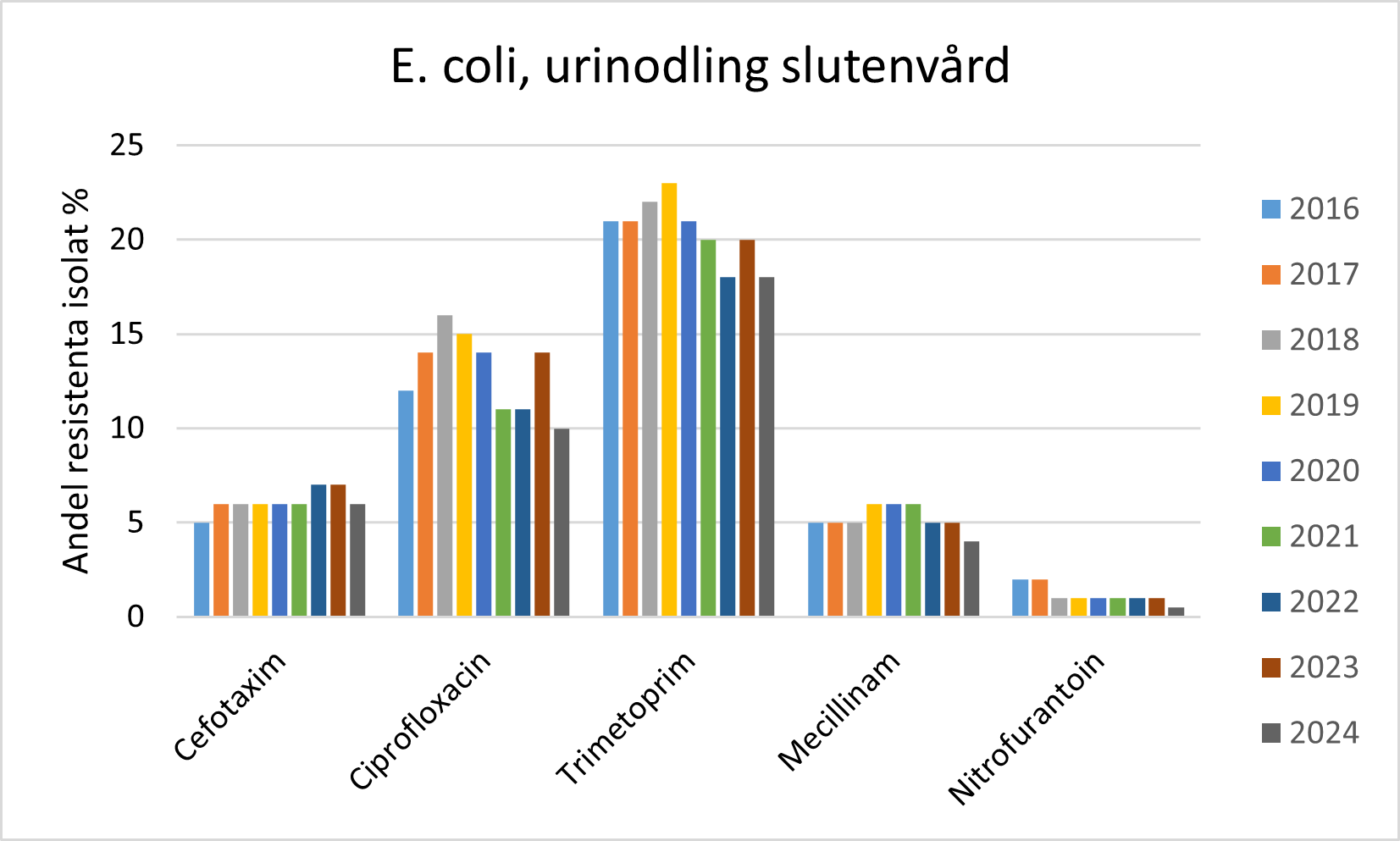
Under 2024 hade vi 84 nya fall av meticillinresistent Staphylococcus aureus (MRSA) i Örebro län.
MRSA innebär resistens mot isoxazolylpenicilliner (kloxacillin och flukloxacillin) samt samtliga övriga betalaktamer utom ceftarolin och ceftobiprol.
- Andelen MRSA i sårodlingar har varit stabilt låg på 2% de senaste åren.
- Andelen S. aureus i sårodlingar som är resistenta mot fusidinsyra eller klindamycin var 3 respektive 4 % 2024.
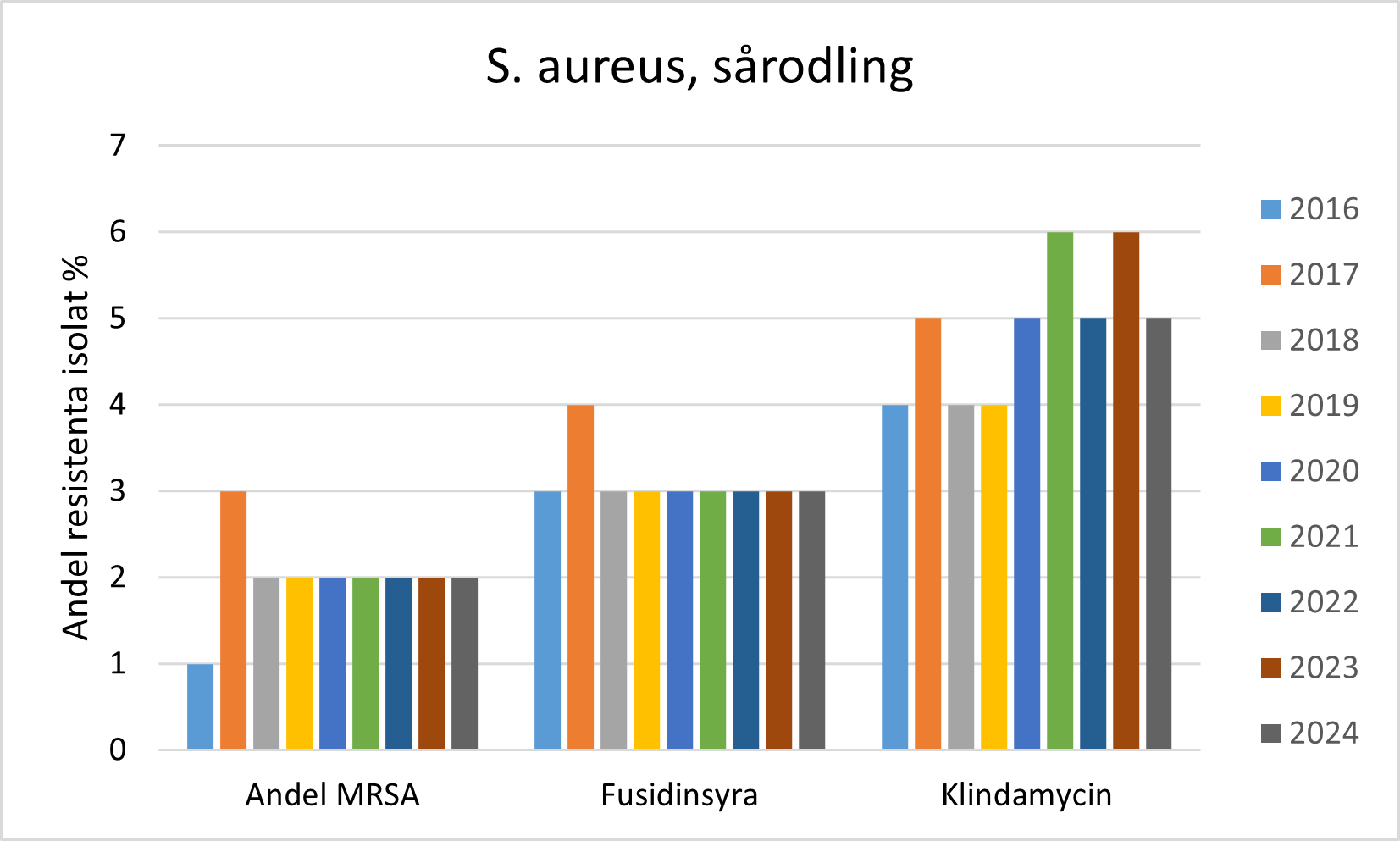
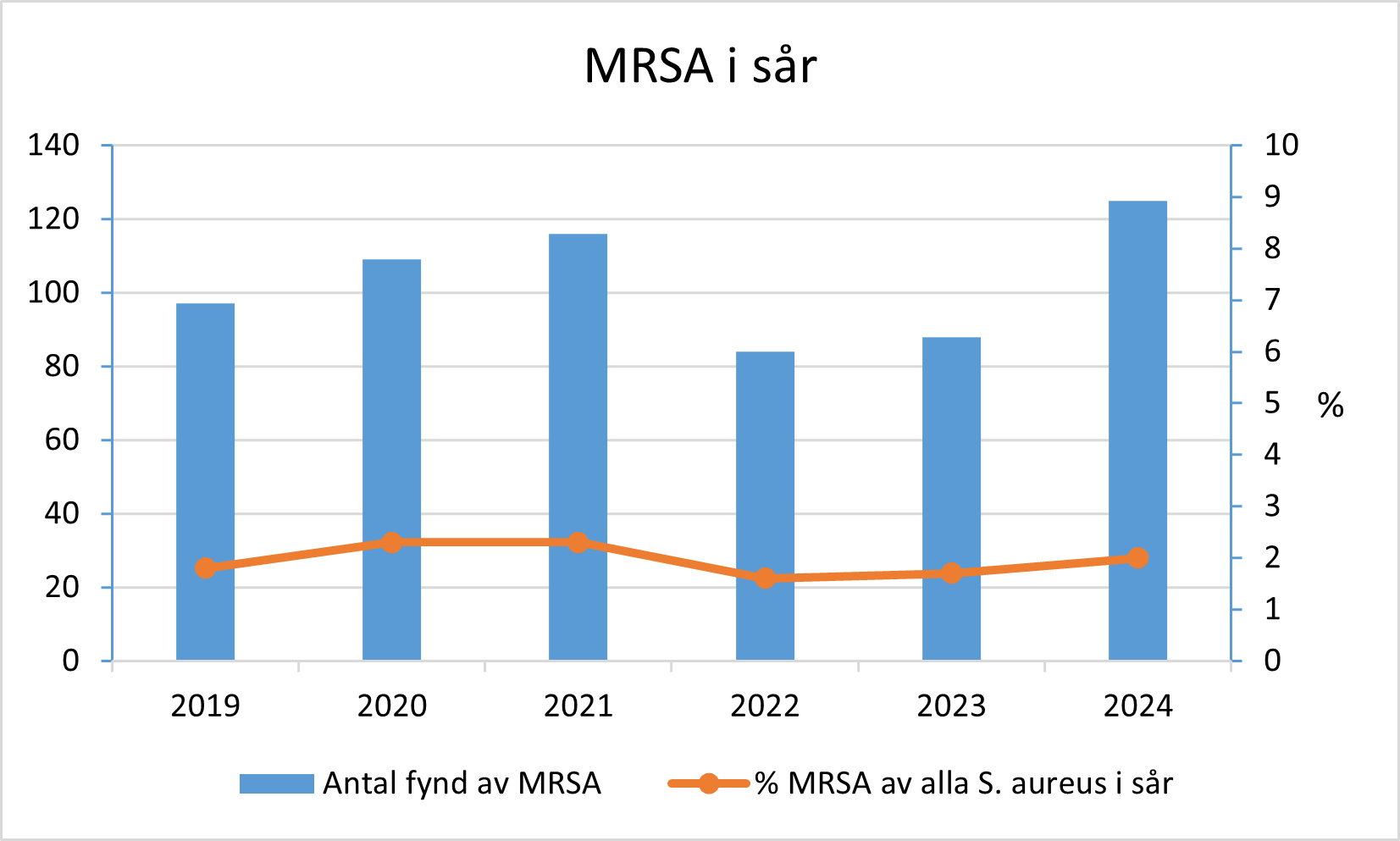
Data omfattar sårodlingar från primär- och slutenvård och inkluderar både nya och kända MRSA-fall. Riktade screeningodlingar för MRSA är inte medräknade.
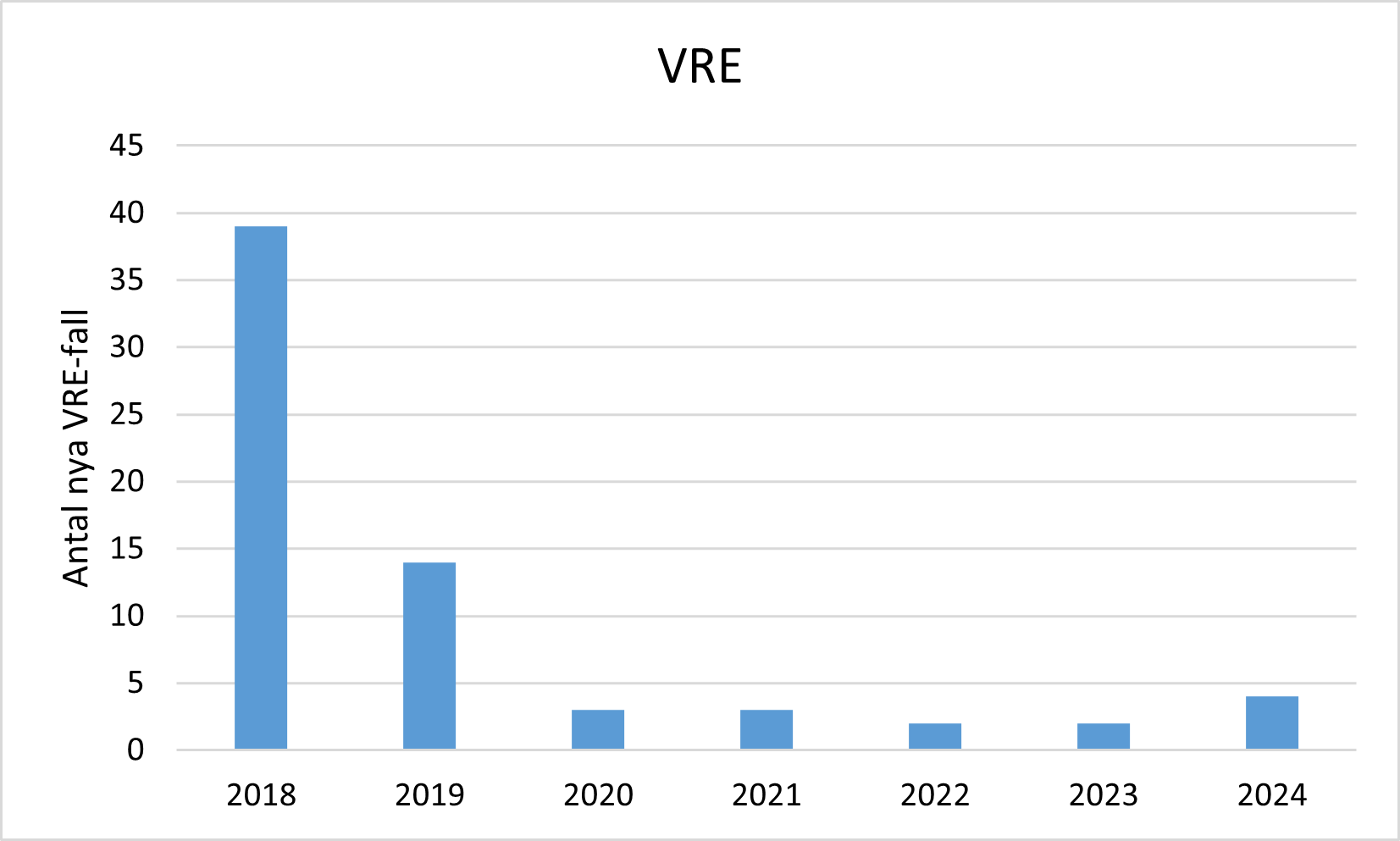
Under 2018 hade vi ett nationellt utbrott inom vården med Enterococcus faecium vanB som berörde sju regioner, varav 39 fall i vår region. Under 2019 diagnosticerades 14 fall av VRE i Örebro län, varav en del tillhörde ett mindre utbrott med Enterococcus faecium vanA. Under 2020-2024 har endast enstaka nya fall av VRE per år diagnosticerats i länet.
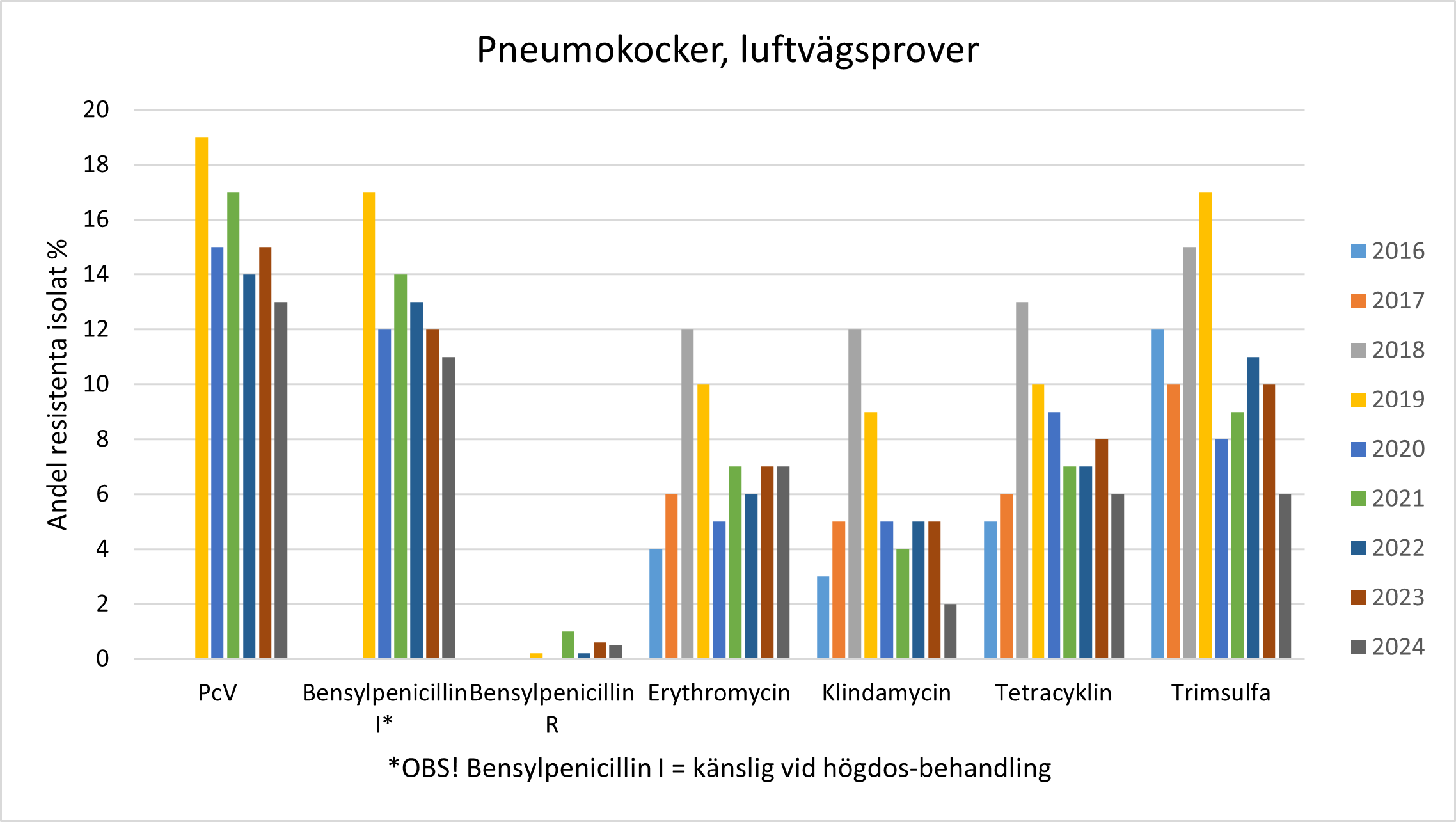
- Andelen pneumokocker med nedsatt känslighet för bensylpenicillin har de senaste tre åren varit mellan 12 och 15%.
- Majoriteten av isolaten med nedsatt känslighet hamnar i I-kategorin för bensylpenicillin vilket innebär att de är känsliga vid ökad exponering/högdos-behandling.
- Andelen pneumokocker med höggradig penicillinresistens är fortfarande mycket låg, under 1 %.
Statistiken nedan är påverkad av ett utbrott med multiresistenta pneumokocker i Örebro län 2018.
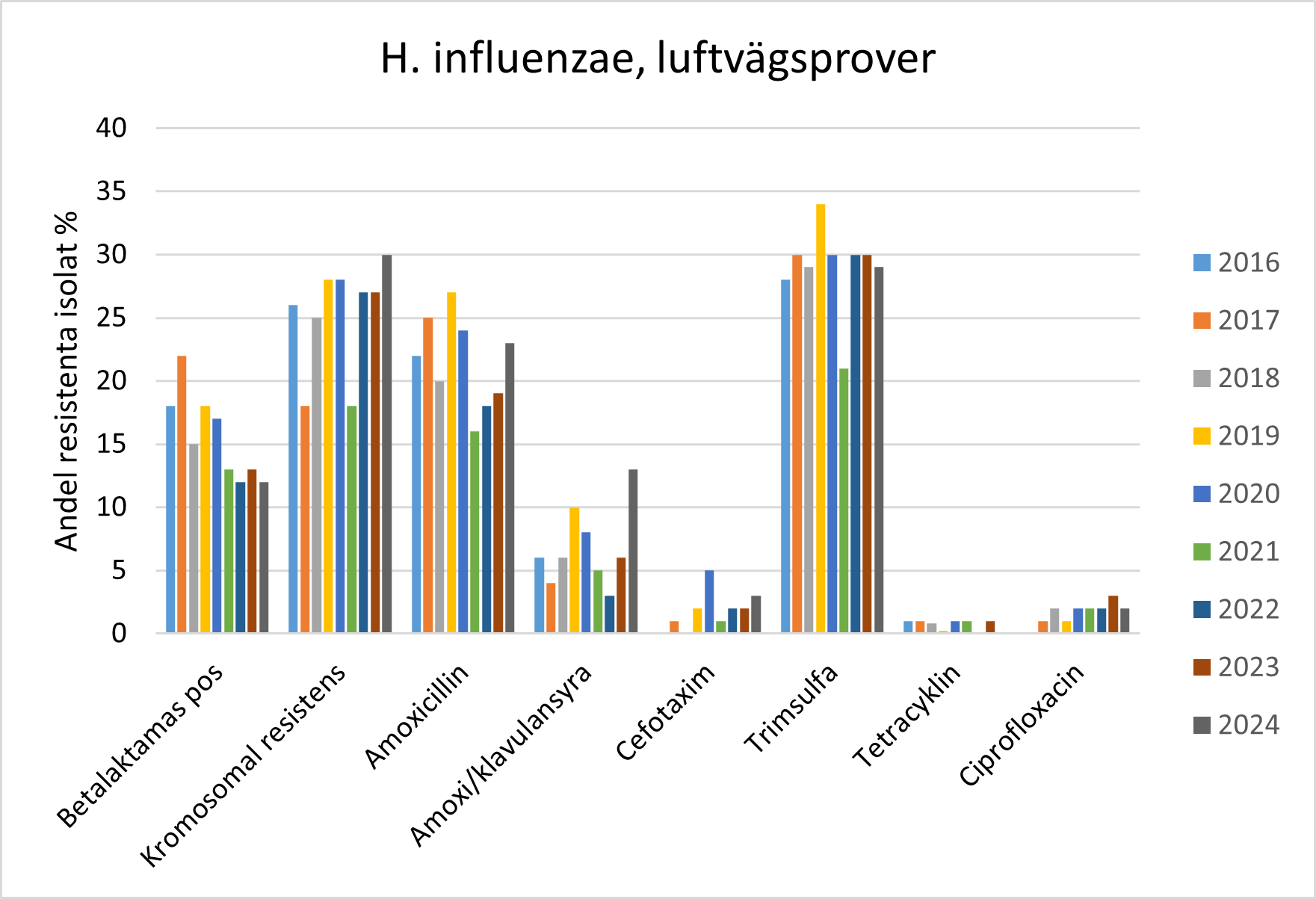
Resistens mot betalaktamantibiotika hos H. influenzae orsakas av betalaktamasproduktion eller kromosomal resistens. Betalaktamasproduktion medför resistens mot amoxicillin och ampicillin, men inte amoxicillin/klavulansyra eftersom klavulansyra hämmar betalaktamas. Vid kromosomal resistens har bakterien i varierande grad nedsatt känslighet för olika betalaktamantibiotika pga. av punktmutationer i penicillinbindande proteiner.
- Andelen betalaktamasproducerande H. influenzae var 12 % och andelen med kromosomal resistens var 30 % i luftvägsprover under 2024.
- Andelen H. influenzae i luftvägsprover resistenta mot amoxicillin och ampicillin pga. betalaktamasproduktion eller kromosomal resistens var 23 % 2024.
- Resistens mot cefotaxim, ciprofloxacin och tetracyklin (doxycyklin) är fortfarande ovanligt.
- Andelen H. influenzae som är resistenta mot trimsulfa är fortsatt hög, kring 30 %.
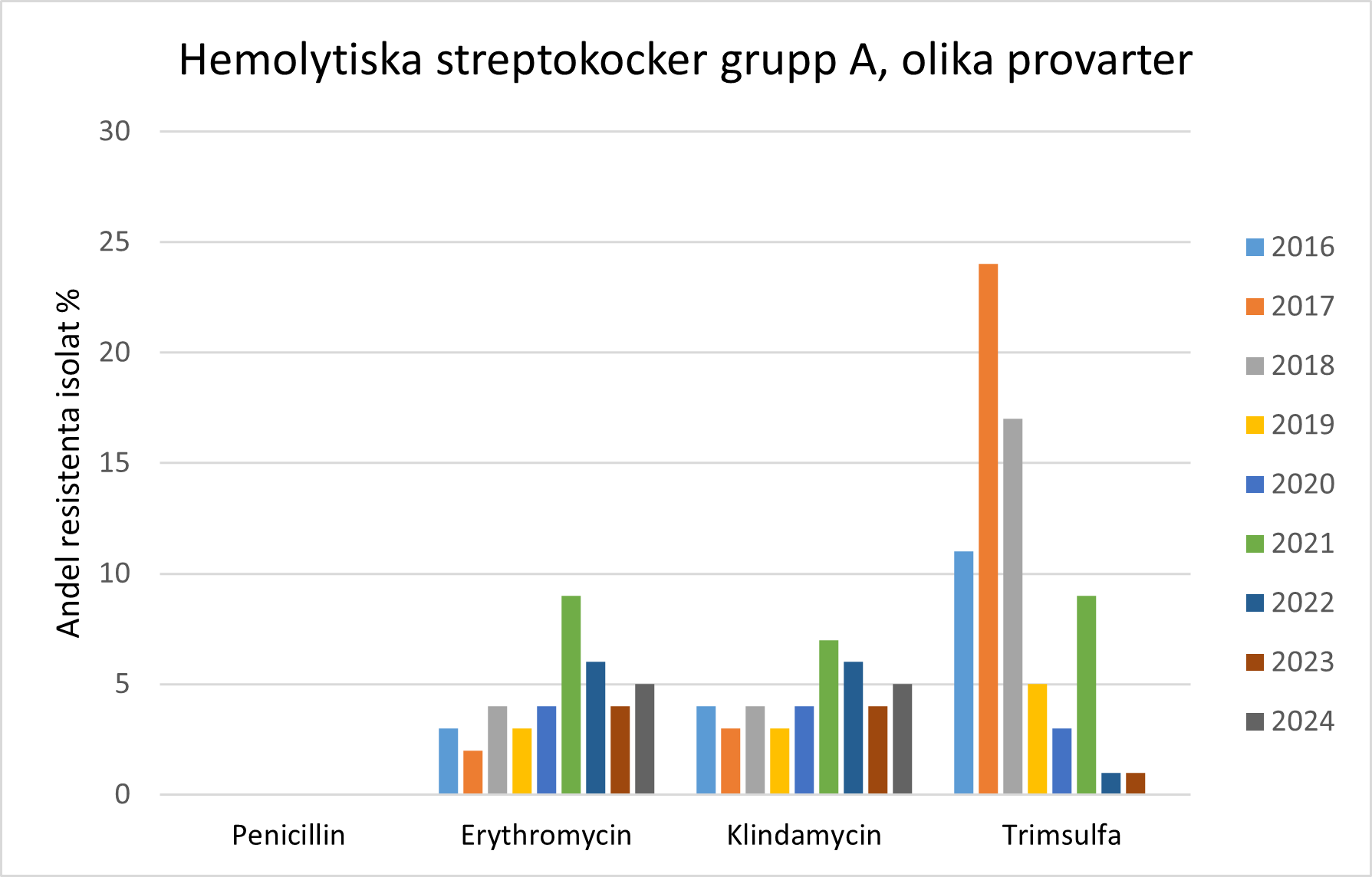
- Hemolytiska streptokocker grupp A är fortfarande fullt känsliga för penicillin.
- Andelen hemolytiska streptokocker grupp A som är resistenta mot klindamycin eller trimsulfa är låg
Enhetschefer inom verksamhetsområde laboratoriemedicin
- Anna-Lena Johansson, GeBlod
- Annica Eriksson, Klinisk immunologi och transfusionsmedicin
- Chantelle Nicolas, Närvård och preanalys
- Emelina Lindahl, Akutlaboratoriet Lindesberg
- Harry Siljak, Sterilteknik
- Lejla Hoso, Klinisk kemi
- Nergis Alm-Eriksson, Akutlaboratoriet Karlskoga
- Sara Thulin Hedberg, Klinisk mikrobiologi
- Åsa Bergström, Klinisk patologi och genetik
Rondverksamhet patologi
Remittera till oss
Växeln
Jobba hos oss!
I regionen finns bland annat tre sjukhus, 29 vårdcentraler, psykiatri och habiliteringsverksamhet där nästan 8 000 personer arbetar. Universitetssjukhuset i Örebro är ett av sju sjukhus i landet som bedriver och utvecklar högspecialiserad vård. Sedan 2011 har vi läkarutbildning vilket även fört oss till en position som en etablerad aktör inom klinisk forskning i Sverige och internationellt. Läs mer på: Jobb och utbildning.
Verksamhetsområdets sammanlagda forskningsverksamhet är stor med ett flertal artiklar publicerade årligen, disputationer och med nationella och internationella spetsverksamheter såsom Neisseriadiagnostik och karakterisering, samt projekt avseende sexuellt överförbara infektioner.
Klinisk forskning inom Region Örebro län
Region Örebro län befinner sig i en spännande fas när det gäller forskning och utveckling. Regionens forskningsstrategi lyfter fram vikten av en omfattande och högkvalitativ forskning för att kunna erbjuda medborgarna de bästa förutsättningarna för hälsa, vård och omsorg.
Hade du nytta av innehållet på denna sida?
Hur kan vi göra sidan bättre?
Tack för din återkoppling!
Senast uppdaterad: den 27 april 2026

